原発閉塞隅角緑内障とは
 虹彩と水晶体の間に房水がたまって虹彩に圧をかけると、房水の排出口である前房隅角がふさがる瞳孔ブロックを起こします。原発閉塞隅角緑内障は、瞳孔ブロックによって眼圧が上昇して発症します。片目に瞳孔ブロックが生じている場合、もう片目もいずれ瞳孔ブロックを生じる可能性が非常に高いことから治療は基本的に両目で行われます。瞳孔ブロックがなく隅角がふさがるプラトー虹彩緑内障は、虹彩の付着部分異常によって生じた原発閉塞隅角緑内障です。瞳孔ブロックとプラトー虹彩緑内障を合併しているケースもあり、慎重な見極めが必要です。
虹彩と水晶体の間に房水がたまって虹彩に圧をかけると、房水の排出口である前房隅角がふさがる瞳孔ブロックを起こします。原発閉塞隅角緑内障は、瞳孔ブロックによって眼圧が上昇して発症します。片目に瞳孔ブロックが生じている場合、もう片目もいずれ瞳孔ブロックを生じる可能性が非常に高いことから治療は基本的に両目で行われます。瞳孔ブロックがなく隅角がふさがるプラトー虹彩緑内障は、虹彩の付着部分異常によって生じた原発閉塞隅角緑内障です。瞳孔ブロックとプラトー虹彩緑内障を合併しているケースもあり、慎重な見極めが必要です。
徐々に進行する慢性原発閉塞隅角緑内障と急激に眼圧が上昇して緑内障発作と呼ばれる激しい症状を突然起こす急性原発閉塞隅角緑内障に分けられます。急性原発閉塞隅角緑内障は、急激に隅角がふさがって眼圧が急上昇し、短期間で失明に至る可能性がある危険な状態です。(急性閉塞隅角症(急性緑内障発作))迅速に適切な治療を受ける必要がありますが、突然激しい頭痛や目の痛み、吐き気・嘔吐などが起こり脳卒中と似ていることから脳神経外科へ救急搬送されることも多くなっています。その際には眼圧も確認してもらいましょう。
原発閉塞隅角緑内障の原因
隅角が虹彩によってふさがれる原因には、目の構造的な問題、加齢による変化、瞳孔の広がり、姿勢などがあります。
目の構造的な問題として眼軸長や角膜直径、水晶体の厚みや位置などがあり、加齢による水晶体の変化や瞳孔の縮小も眼圧を上昇させる原因となります。また、急激な眼圧上昇を起こすリスク要因には、興奮や暗所で生じる瞳孔の広がり、前屈みで下を向く姿勢などがあります。
原発閉塞隅角緑内障の症状
急性閉塞隅角緑内障
急激に激烈な症状が現れる緑内障発作を起こします。突然眼圧が急上昇して、激しい目の痛み・かすみ・充血といった目の症状に加え、激しい頭痛、吐き気・嘔吐などを起こし、放置していると1晩で失明してしまうこともあります。
頭痛や吐き気が強く現れて内科や脳神経外科に救急搬送される場合もありますが、そうした際にも眼圧を調べてもらうことが重要です。眼圧が正常範囲の2~3倍になっており、閉塞隅角や充血、瞳孔の散大などを確認できます。急性閉塞隅角緑内障は、50歳以上で遠視のある女性に高頻度で生じます。
慢性閉塞隅角緑内障
眼圧上昇が長期間かけてゆっくり進みますので、自覚症状なく進行して排出口が広範囲に閉塞した中期から末期になってはじめて気付くケースがほとんどを占めます。眼圧検査に加え、隅角検査を行って閉塞の状態を確認して診断します。
亜急性
軽い緑内障発作を起こしながら徐々に進行するタイプで、急性と慢性の中間型とされています。
原発閉塞隅角緑内障の検査
眼圧検査
眼球の固さを調べる検査で、診断に加え、治療効果を確認するためにも欠かせない検査です。空気を当てて計測します。
眼底検査
眼球の奥である眼底の状態を確かめる検査です。網膜や視神経の状態を確認し、視神経乳頭の異常の有無を調べて視神経へのダメージを判断します。
隅角検査
角膜と虹彩の付着部分である隅角の状態を調べて眼圧上昇の原因がないかを確認します。特殊なレンズを使った検査であり、緑内障の種類や最適な治療を判断するために必要な検査です。
視野検査
1点を見つめた状態で上下左右どの範囲まで見えていて、識別できる暗さがどの程度かを調べる検査です。
OCT検査(光干渉断層計)
網膜の断面の状態や視神経乳頭の形状を詳細に調べる画像検査です。網膜の神経層の薄さを確認することで他の検査では発見が困難なごく初期の緑内障発見にも役立ちます。
原発閉塞隅角緑内障の治療
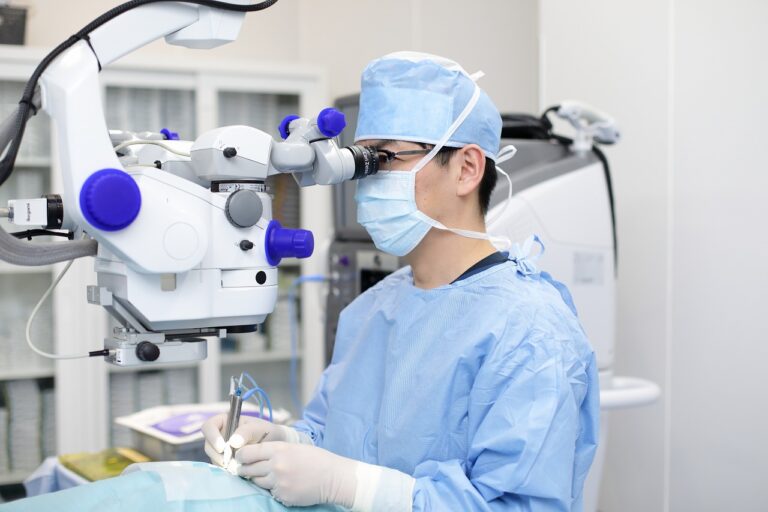 急性の場合は、点眼や内服、点滴などで眼圧を下げ、それで不十分な場合には房水の排出口をふさいでいる虹彩にレーザーで小さな孔をあけて房水の流れを改善するレーザー虹彩切開術を行います。レーザー虹彩切開術は外来で受けられる治療です。片目だけ症状が現れている場合、もう片目が発症するリスクが非常に高いことから、通常はもう片目にも予防的に治療を行います。緑内障発作の症状が強い場合や、レーザー虹彩切開術を行っても眼圧が目標値まで下がらない場合には手術が必要です。
急性の場合は、点眼や内服、点滴などで眼圧を下げ、それで不十分な場合には房水の排出口をふさいでいる虹彩にレーザーで小さな孔をあけて房水の流れを改善するレーザー虹彩切開術を行います。レーザー虹彩切開術は外来で受けられる治療です。片目だけ症状が現れている場合、もう片目が発症するリスクが非常に高いことから、通常はもう片目にも予防的に治療を行います。緑内障発作の症状が強い場合や、レーザー虹彩切開術を行っても眼圧が目標値まで下がらない場合には手術が必要です。
慢性の場合、レーザー虹彩切開術を行って眼圧を下げます。眼圧が十分に下がらない場合には、点眼や内服といった薬物療法や手術が必要になります。なお、慢性ではその多くが中期か末期に発見されますので、手術が必要になるケースが多くなっています。
また白内障を併発している場合は、緑内障との同時手術を行います。






